Artigo original
Conhecimento médico sobre triagem para trombofilias: estudo descritivo baseado em questionário / Medical knowledge regarding thrombophilia screening: a descriptive questionnaire-based study
Eliza Freitas Evangelista1 (https://orcid.org/0009-0004-0341-8549)
Vitor Augusto Queiroz Mauad2 (https://orcid.org/0000-0003-4727-7464)
1Contato para correspondência. Centro Universitário Faculdade de Medicina do ABC (Santo André). São Paulo, Brasil. [email protected]
2Centro Universitário Faculdade de Medicina do ABC (Santo André). São Paulo, Brasil.
RESUMO | INTRODUÇÃO: O manejo do tromboembolismo venoso é um tema com mudanças recentes e evidências relativamente limitadas, envolvendo diversas especialidades médicas. Assim, espera-se certa variabilidade nas condutas clínicas, podendo, em alguns casos, resultar em desfechos adversos e indicar lacunas na educação médica. OBJETIVOS: Avaliar o conhecimento médico acerca da triagem para trombofilias e fornecer aos participantes evidências recentes sobre o tema. MATERIAIS E MÉTODOS: Estudo descritivo, conduzido por questionário virtual com quatro perguntas de identificação e cinco casos clínicos. Os participantes deveriam indicar a necessidade ou não de investigação para trombofilias, e as respostas foram classificadas com base em evidências recentes. RESULTADOS: Foram coletadas 29 respostas de médicos formados entre 1976 e 2024. Destes, 17 pertenciam a especialidades clínicas e 12 atuavam como médicos generalistas ou em especialidades cirúrgicas. No caso clínico 1, envolvendo paciente com IMC elevado, 75% dos médicos não indicariam investigação, condizente com as evidências atuais. No caso 2, com histórico familiar relevante, 89,2% indicaram a triagem. No caso 3, 92,3% indicaram investigação em gestante com abortos prévios, contrariando evidências robustas. Os casos 4 e 5 apresentaram maior concordância com as diretrizes. Especialidades como ginecologia, reumatologia, nefrologia e oncologia apresentaram menor taxa de acerto. CONCLUSÃO: Conclui-se que há divergência significativa entre evidências e prática médica na triagem para trombofilias, podendo refletir lacunas no ensino e insegurança diante da complexidade clínica. Isso reforça a importância da educação médica continuada, a fim de evitar custos desnecessários ao sistema de saúde e respeitar os princípios de prevenção quaternária.
PALAVRAS-CHAVE: Trombofilia. Trombose Venosa. Educação Médica. Prática Clínica Baseada em Evidências. Educação Médica Continuada.
ABSTRACT | INTRODUCTION: The management of venous thromboembolism has undergone significant changes in recent years and remains an area with relatively limited evidence, involving multiple medical specialties. Consequently, variability in clinical practice is expected and may occasionally lead to adverse outcomes, potentially reflecting gaps in medical education. OBJECTIVES: To assess physicians’ knowledge regarding thrombophilia screening and to provide participants with updated evidence on the topic. MATERIALS AND METHODS: This descriptive study was conducted using an online questionnaire consisting of four identification questions and five clinical case scenarios. Participants were asked to indicate whether thrombophilia investigation was warranted in each scenario. Responses were classified according to current scientific evidence. RESULTS: A total of 29 responses were collected from physicians who graduated between 1976 and 2024. Among them, 17 were from clinical specialties and 12 were general practitioners or from surgical specialties. In Case 1 (patient with elevated body mass index), 75% of physicians did not recommend screening, consistent with current evidence. In Case 2 (patient with relevant family history), 89.2% recommended screening. In Case 3 (pregnant patient with previous miscarriages), 92.3% recommended testing, contrary to robust evidence. Cases 4 and 5 showed greater concordance with current guidelines. Specialties such as gynecology, rheumatology, nephrology, and oncology demonstrated lower accuracy rates. CONCLUSION: Significant discrepancies were observed between evidence-based recommendations and clinical practice regarding thrombophilia screening. These findings may reflect gaps in medical education and uncertainty in the management of complex clinical scenarios. The results highlight the importance of continuing medical education to improve adherence to evidence-based practices, avoid unnecessary healthcare costs, and uphold the principles of quaternary prevention.
KEYWORDS: Thrombophilia. Venous Thrombosis. Medical Education. Evidence-Based Practice. Continuing Medical Education.
Como citar este artigo: Evangelista EF, Mauad VAQ. Conhecimento médico sobre triagem para trombofilias: estudo descritivo baseado em questionário. Rev Inter Educ Saúde. 2026;10:e6515. https://doi.org/10.17267/2594-7907ijeh.2026.e6515
Submetido 19 out. 2025, Aceito 29 jan. 2026, Publicado 7 abr. 2026
Rev. Inter. Educ. Saúde., Salvador, 2026;10:e6515
https://doi.org/10.17267/2594-7907ijeh.2026.e6515
ISSN: 2594-7907
Editoras responsáveis: Iêda Aleluia, Ana
Cláudia Costa Carneiro
1. Introdução
O tromboembolismo venoso é um evento cujo entendimento e manejo tiveram grande evolução nos últimos anos1. Uma complicação particular da recente pandemia ganhou grande visibilidade, mas a evidência acerca do seu rastreio é motivo de debate e condutas com evidências e níveis de recomendação relativamente baixos2. Paralelamente a isso, a criação e lançamento dos inibidores diretos da coagulação como rivaroxabana e apixabana, medicações mais estáveis e de fácil manejo que os cumarínicos que os antecederam, levou a consideráveis mudanças no manejo e prevenção desses eventos3.
Em uma área com tantas mudanças recentes, em particular em uma condição que permeia várias especialidades do conhecimento médico, uma variabilidade considerável de condutas é esperada e, por vezes, com resultados deletérios. As diretrizes atuais, como a da American Society of Hematology (ASH), recomendam o rastreio para trombofilias apenas quando os resultados possam alterar a conduta clínica4,5.
A adoção criteriosa dos testes diagnósticos - Como como fator V Leiden e mutação G20210A da protrombina, atividade de antitrombina, proteína C e S, anticorpos anticardiolipina, anti-β2GPI e anticoagulante lúpico — é essencial para evitar o sobrediagnóstico, prevenindo danos potenciais aos pacientes, como ansiedade desnecessária e condutas inapropriadas, além de custos excessivos aos sistemas de saúde6. No Brasil, a triagem completa custa em média R$ 866,48 a R$ 996,48 por paciente para o Sistema Único de Saúde7, o que, em grande escala, representa um impacto financeiro significativo, a partir de uma conduta inadequada. No setor privado, esses custos variam de acordo com o laboratório, também podendo resultar em despesas desnecessárias para os pacientes.
Diante desse cenário, o presente estudo teve como objetivo avaliar o conhecimento teórico dos médicos acerca das indicações de triagem de trombofilias em diferentes cenários clínicos relacionados ao tema, por meio da aplicação de questionário contendo casos clínicos.
2. Objetivo
Mostrar a opinião e o conhecimento teórico dos médicos acerca da triagem para trombofilias.
3. Materiais e métodos
3.1 Desenho de estudo
Trata-se de um estudo descritivo transversal. Foi realizado por meio da aplicação de um questionário (Anexo I) via Google Forms, que contém 4 perguntas de identificação (ano de formação acadêmica em medicina, especialidade médica, porcentagem de tempo trabalhado no Sistema Único de Saúde (SUS) e no setor privado, nível de atenção à saúde em que trabalha) e 5 casos clínicos. Os casos clínicos continham anamnese direcionada, informações essenciais como idade, sexo, contexto clínico relevante (gestação, câncer, histórico familiar, fatores de risco) e dados de exame físico dos pacientes, baseados em possíveis situações clínicas reais. Em cada um dos casos clínicos é questionado se existe ou não a indicação para realização de pesquisa para trombofilias, sendo possível responder: “sim”, “não”, “não quero opinar”.
3.2 Coleta de dados
O formulário teve o link de acesso enviado para médicos participantes, por meio de redes sociais, juntamente com uma carta-convite detalhando o propósito da pesquisa e termo de consentimento livre e esclarecido, a ser assinado previamente à inclusão dos dados e como primeiro documento do formulário. Os participantes foram convidados por meio de grupos exclusivos para profissionais médicos, de variados objetivos, acessíveis aos pesquisadores do estudo.
Estima-se que aproximadamente 100 médicos tenham recebido o convite inicial. O questionário ficou aberto para coleta de resposta por um período de 6 meses.
3.3 Amostragem
Foi utilizada amostragem por conveniência, sem cálculo prévio de tamanho amostral, uma vez que o objetivo do estudo foi descritivo e exploratório.
3.4 Critérios de elegibilidade
Foram considerados como critério de inclusão médicos, de qualquer faixa etária e qualquer especialidade médica, que aceitaram participar da pesquisa por meio do termo de consentimento livre e esclarecido (TCLE), representado no Anexo II. O presente estudo foi aprovado no Comitê de Ética em Pesquisa do Centro Universitário Faculdade de Medicina do ABC (Santo André), sob o parecer 7052246.
3.5 Elaboração de respostas e base de evidências
Para o objetivo educativo do projeto, os casos foram respondidos e as respostas enviadas posteriormente aos participantes via e-mail (Anexo III), O envio posterior desse material educativo não fez parte da coleta e da análise de dados. As respostas consideradas adequadas foram definidas previamente, com base nas Diretrizes da American Society of Hematology (ASH) de 20235.
As evidências que guiam as respostas são apresentadas pelo sistema GRADE (Grading of Recommendations Assessment, Development and Evaluation) a fim de deixar clara a qualidade da evidência e nível de recomendação dos pontos levantados. Esse é o sistema adotado pela Sociedade Americana de Hematologia, utilizados como referência central do projeto.
3.6 Análise estatística
Os dados foram organizados em planilha do Microsoft Excel e analisados de forma descritiva com as variáveis investigadas. As variáveis categóricas foram expressas em frequências absolutas e relativas (n e %). O projeto não tem objetivo inferencial.
4. Resultados
Os principais dados de identificação dos participantes foram representados no gráfico 1 e na tabela 1.
No geral, 17 participantes eram especialistas ou residentes de especialidades clínicas, enquanto os demais eram generalistas ou atuavam em especialidades cirúrgicas.
Foram agrupados em "Outras especialidades clínicas’’, respostas das seguintes áreas: oncologia, dermatologia, nefrologia, reumatologia, gastroenterologia, nefrologia, infectologia e residentes de clínica médica. Nos resultados da pergunta quanto ao nível de atenção à saúde em que atuam, foram somados o número total de profissionais em cada nível, mas diversos participantes atuavam em mais de um nível.
Gráfico 1. Ano de formação dos participantes
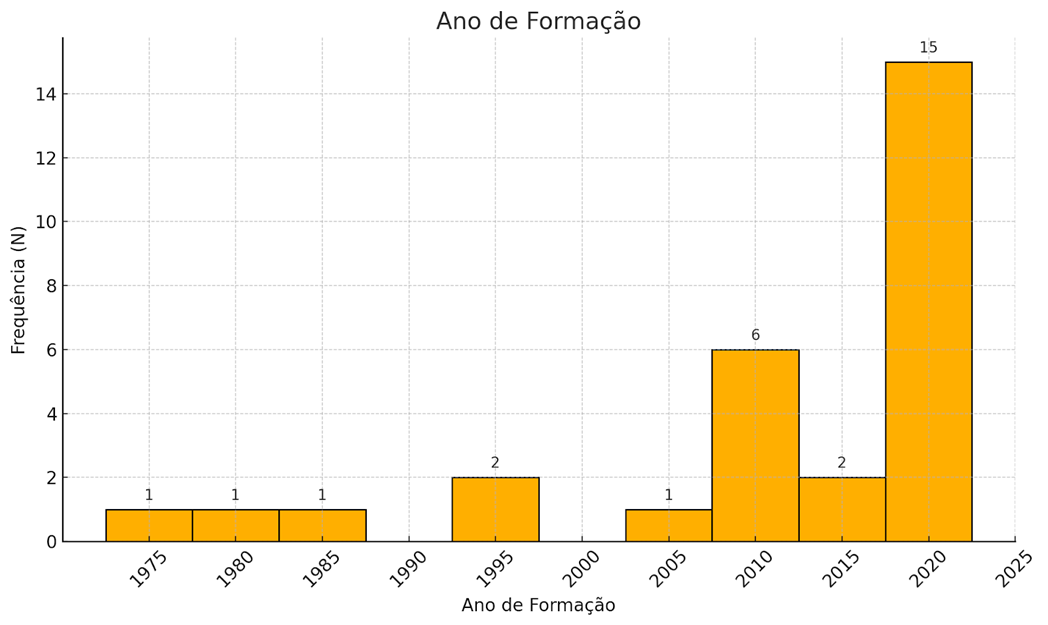
Tabela 1. Características dos participantes do estudo
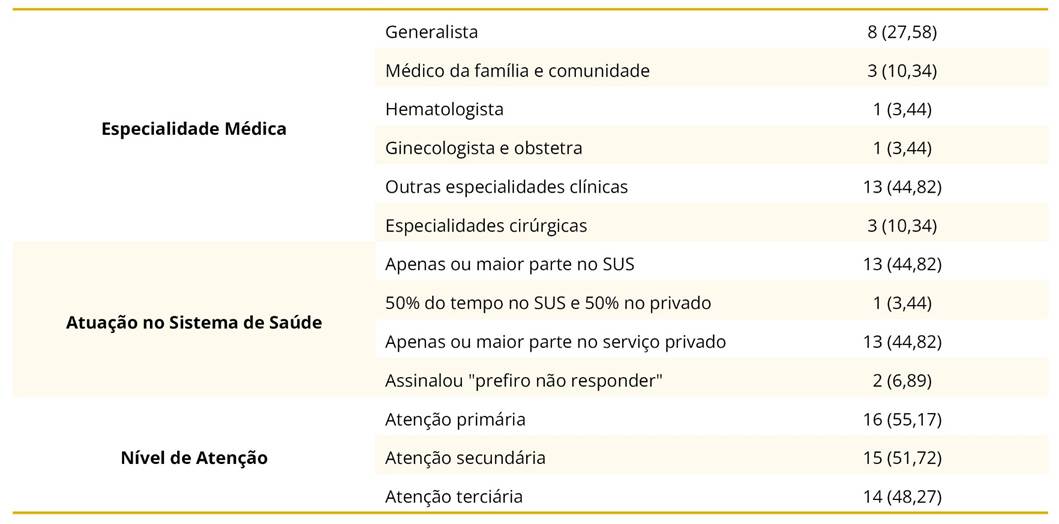
Gráfico 2. Resposta dos casos clínicos e níveis GRADE de qualidade de evidência e recomendação
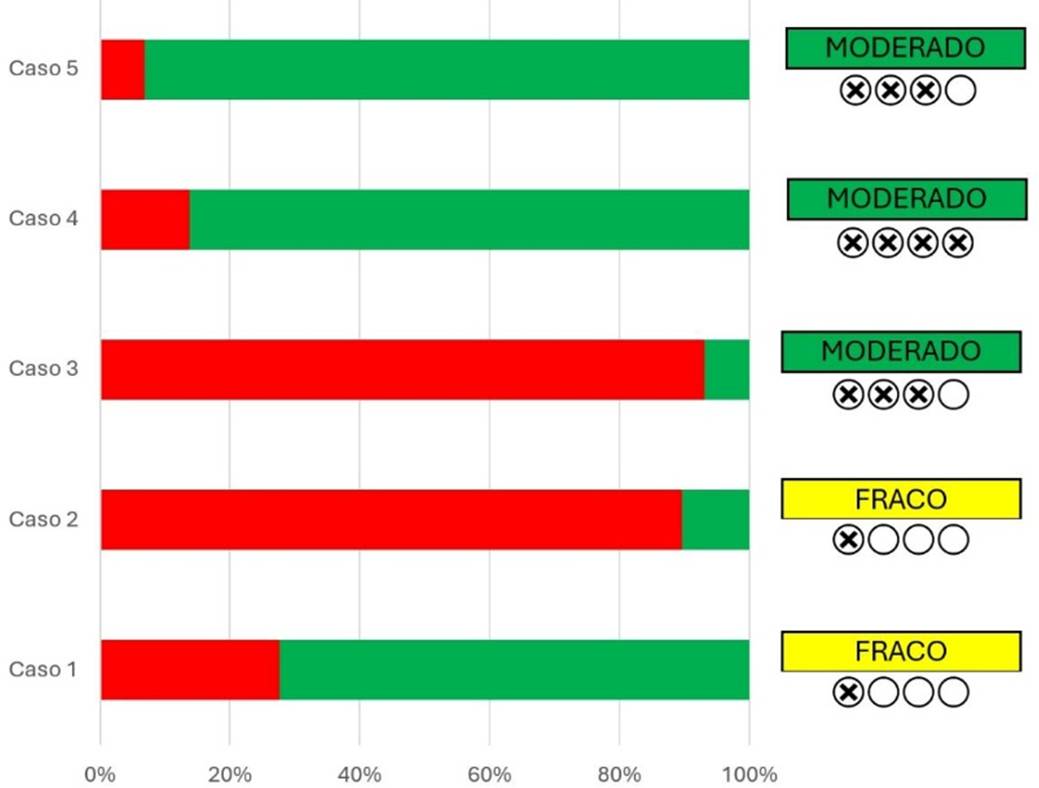
Legenda: As barras representam a proporção (%) de respostas por caso clínico, considerando o total de respondentes. A cor verde indica concordância com a conduta proposta, enquanto a cor vermelha indica discordância. À direita de cada caso, são apresentados os níveis do sistema GRADE, expressos pela qualidade da evidência (fraca ou moderada) e pela força da recomendação, conforme simbolização gráfica.
As respostas dos casos clínicos, descritos no Anexo I, em que os participantes tinham opção de assinalar entre, “sim”, “não” ou ‘’não sei/ não quero opinar’’, estão descritos no gráfico 2 acima. Para todos os casos, favorecemos a não pesquisa de trombofilia (verde) mas com diferentes níveis de recomendação e qualidade de evidência. Os níveis GRADE foram retirados dos guidelines referência, sem modificação.
5. Discussão
O presente estudo avaliou o conhecimento teórico de médicos de diferentes especialidades, podendo observar que mesmo em situações em que a pesquisa de trombofilias não alteraria a conduta, muitas respostas foram favoráveis ao rastreio de trombofilias. Isso mostra, assim, que um elevado percentual de profissionais não segue as evidências da literatura médica.
Segundo o consenso ASH 20235, as indicações para pesquisa de trombofilia são intimamente ligadas a modificação de conduta a depender de resultados. Assim sendo, elas são:
1. Pacientes com trombose provocada por fatores de risco menores, não cirúrgico, contanto que esse esteja removido e possa ser considerada parada da anticoagulação.
2. Pacientes com trombose em sítios anômalos, onde a investigação deve incluir diagnósticos diferenciais e apenas caso a conduta de base possa considerar parada de anticoagulação.
3. Pacientes com histórico familiar de primeiro grau de trombofilia de alto risco (def C, def S, def antitrombina) visando definir modificações em tromboprofilaxia em situações transitórias de risco - assumindo que a informação familiar se refira a um caso com evento trombótico. Isso inclui uso de anticoncepcionais orais combinados e reposição hormonal em mulheres e profilaxia para gestação e puerpério.
4. Pacientes oncológicos não de alto risco trombótico onde esteja sendo considerado tromboprofilaxia.
O caso 1 aborda um homem com um fator de risco (IMC (índice de massa corpórea) 42) que poderia se encaixar na recomendação 01, caso tivesse perda de peso. As duas respostas podem ser aceitáveis, mas o uso da pesquisa só existe caso o fator de risco saia. Cabe destacar que pelas diretrizes atuais, homens com trombose espontânea devem manter anticoagulação e a pesquisa de trombofilia não é recomendada e que, embora obesidade seja um fator de risco, é mais mal definido que os exemplos explorados na recomendação do consenso. Cerca de ¾ dos médicos participantes não indicaram investigação nesse caso, o que consideramos compatível com a evidência atual.
No caso clínico 2, conforme mencionado anteriormente, a maioria dos eventos espontâneos, em particular na era dos DOACs (anticoagulantes orais diretos), recomenda anticoagulação perene. O histórico familiar tem impacto controverso. A pesquisa aqui é controversa, mas pode ter utilidade caso a mulher tenha preferência por não manter a anticoagulação, em particular se o histórico familiar for de alto risco. Importantemente, pelo evento, a profilaxia pré e pós-parto e o uso cauteloso de anticoncepcionais já é imediatamente recomendado, independente do resultado da pesquisa. As evidências nesse caso estão entre os maiores pontos de conflito das diretrizes e esperava-se divergência entre as respostas. Entretanto, a maioria (89,2%) indicaria a triagem, evidenciando a tendência à investigação em casos que envolvem histórico familiar importante.
O caso 3 demonstra um ponto previamente controverso, mas que foi ganhando evidência nos últimos anos. São fundamentais dois pontos de entendimento aqui: a importância das trombofilias em abortos é controverso, se não abertamente duvidoso e a eficácia da enoxaparina nesses desfechos sugere, a cada novo estudo, ser nula quando não deletéria. Nesse caso, temos uma paciente com 2 abortos prévios, em que 92,3% indicariam a pesquisa, em oposição às evidências atuais. Assim, o rastreio em gestantes com histórico de aborto trata-se de um conhecimento pouco difundido entre os médicos participantes da pesquisa. Para esse caso, as evidências científicas tendem a ser pouco valorizadas, ainda que seja potencialmente uma das evidências e recomendações de maior qualidade na área. Observou-se que a ausência de histórico familiar aqui foi claramente delimitada e pareceu ter menor importância na conduta dos entrevistados.
O caso 4 é uma extensão do terceiro, ao debater a pesquisa para mulher que deseja engravidar e esbarra na recomendação 3 do consenso. Bem selecionada, em casos com histórico de primeiro grau e trombofilia de alto risco (as deficiências não devem ser pesquisadas na fase aguda da trombose ou gestação) pode fazer sentido, mas o caso é de uma orientação geral. O histórico familiar de segundo grau não tem grande relevância, em especial aos 65 anos, o evento do avô aqui deveria ser melhor investigado.
O caso 5 é, por definição, um paciente oncológico de alto risco, dado evento prévio. As respostas aqui foram compatíveis com a evidência atual. Aproximadamente 90% das respostas não sugerem pesquisa.
De forma geral, a taxa de coerência com a literatura dentro das especialidades foi bastante similar, em que a maioria dos profissionais indicariam a pesquisa correta em 3 dos 5 casos. No entanto, ginecologia e obstetrícia, reumatologia, nefrologia e oncologia tiveram desempenho abaixo da média de acertos.
Os resultados apresentados dialogam com os estudos recentes, que demonstraram que a triagem para trombofilias é frequentemente mal solicitada em excesso e sem impacto na tomada de decisão clínica8, bem como que a maioria dos testes de trombofilia realizados não atendiam critérios baseados em evidências9.
Podemos considerar que a investigação de trombofilias permanece sendo um tema controverso e frequentemente superestimado na prática clínica, muitas vezes sem impacto direto na conduta terapêutica ou profilática, particularmente na prática obstétrica. Esse comportamento pode estar relacionado ao desejo de oferecer respostas ao paciente, ao medo de recidivas ou à busca por uma causa definida. Estudo recente10 mostrou que a participação de hematologistas reduz significativamente a solicitação inadequada de testes em ambientes hospitalares. Esse dado reforça a necessidade de uma educação médica especializada e continuada, podendo explicar parte dos resultados do presente estudo, uma vez que foi realizado com uma ampla variedade de especialidades médicas.
Assim, devemos considerar que solicitação indiscriminada de
exames pode gerar aumento de custos para o sistema de saúde, especialmente no
contexto
do SUS, além de ansiedade no paciente e risco de medicalização desnecessária,
contradizendo os conceitos de prevenção quaternária na prática médica.
Este estudo apresenta algumas limitações que devem ser consideradas, como o baixo percentual de respostas, apesar de o questionário ter sido enviado a cerca de 100 profissionais. A baixa taxa de participação pode estar relacionada ao tempo restrito dos médicos, o que dificulta o preenchimento dos formulários, além de uma possível resistência por parte de alguns profissionais em participar de uma avaliação de seus conhecimentos, o que por si só pode representar um viés de seleção na amostra. Ademais, trata-se de uma amostra não probabilística, o que limita a possibilidade de generalizar os resultados para a população de médicos brasileiros como um todo.
6. Conclusão
Este estudo evidencia que ainda existe significativa divergência entre as recomendações baseadas em evidências e a prática médica em relação à triagem para trombofilias, particularmente na prática obstétrica. A maioria dos médicos tende a realizar investigações em cenários em que não há indicação formal, o que pode refletir lacunas no ensino médico ou insegurança diante da complexidade clínica. O trabalho reforça a necessidade de atualização contínua e educação médica, especialmente em temas de alta variabilidade como a trombofilia.
Contribuições dos autores
Os autores declararam ter feito contribuições substanciais ao trabalho em termos da concepção ou desenho da pesquisa; da aquisição, análise ou interpretação de dados para o trabalho; e da redação ou revisão crítica de conteúdo intelectual relevante. Todos os autores aprovaram a versão final a ser publicada e concordaram em assumir a responsabilidade pública por todos os aspectos do estudo.
Conflitos de interesses
Não foram declarados conflitos financeiros, legais ou políticos envolvendo terceiros (governo, empresas, fundações privadas etc.) em qualquer aspecto do trabalho submetido, incluindo, mas não limitado a concessões e financiamento, participação em conselhos consultivos, desenho do estudo, preparação do manuscrito, análise estatística etc.
Indexadores
A Revista Internacional de Educação e Saúde é indexada no DOAJ e EBSCO.
Referências
1. Blann AD, Lip GYH. Venous thromboembolism. BMJ. 2006;332(7535):215-9. https://doi.org/10.1136/bmj.332.7535.21
2. Christiansen SC, Cannegieter SC, Koster T, Vandenbroucke JP, Rosendaal FR. Thrombophilia, clinical factors, and recurrent venous thrombotic events. JAMA. 2005;293(19):2352-61. https://doi.org/10.1001/jama.293.19.2352
3. Lijfering WM, Brouwer JL, Veeger NJ, Bank I, Coppens M, Middeldorp S, et al. Selective testing for thrombophilia in patients with first venous thrombosis: results from a retrospective family cohort study on absolute thrombotic risk for currently known thrombophilic defects in 2479 relatives. Blood. 2009;113(21):5314-22. https://doi.org/10.1182/blood-2008-10-184879
4. Albricker ACL, Freire CMV, Santos SN, Alcantara ML, Saleh MH, Cantisano AL, et al. Diretriz Conjunta sobre Tromboembolismo Venoso – 2022. Arq Bras Cardiol. 2022;118(4):797-857. https://doi.org/10.36660/abc.20220213
5. Middeldorp S, Nieuwlaat R, Kreuziger LB, Coppens M, Houghton D, James AH, et al. American Society of Hematology 2023 guidelines for management of venous thromboembolism: thrombophilia testing. Blood Adv. 2023;7(22):7101-38. https://doi.org/10.1182/bloodadvances.2023010177
6. Ribeiro DD, Lijfering WM, Barreto SM, Rosendaal FR, Rezende SM. Epidemiology of recurrent venous thrombosis. Braz J Med Biol Res. 2011;45(1):1-7. https://doi.org/10.1590/S0100-879X2011007500166
7. Ministério da Saúde (Brasil). Portaria GM nº 3721, de 23 de dezembro de 2020. Inclui procedimentos na Tabela de Procedimentos, Medicamentos, Órteses, Próteses e Materiais Especiais do Sistema Único de Saúde - SUS. [Internet]. Diário Oficial da União. 2020 dez. 23. Disponível em: http://bvsms.saude.gov.br/bvs/saudelegis/gm/2020/prt3721_23_12_2020.html
8. Moore GW. Thrombophilia screening: not so straightforward. Semin Thromb Hemost. 2024;50(8):1131-52. https://doi.org/10.1055/s-0044-1786807
9. Shen YM, Tsai J, Taiwo E, Gavva C, Yates SG, Patel V, et al. Analysis of thrombophilia test ordering practices at an academic center: a proposal for appropriate testing to reduce harm and cost. PLoS One. 2016;11(5):e0155326. https://doi.org/10.1371/journal.pone.0155326
10. Anderson Z, Ahsan M, Aguirre C, Ramirez M, Plowman K. Inpatient thrombophilia workup; does hematology consult prevent unnecessary testing? J Investig Med. 2024;72(4):392-5. https://doi.org/10.1177/10815589241235663
Anexo I - Questionário
1. Ano de formação:
2. Especialidade:
3. Trabalho no SUS e no sistema privado? (% De tempo gasto em cada serviço):
4. Trabalha na atenção primária, secundária ou terciária?
Caso 1
Paciente do sexo masculino, brasileiro, natural e procedente de Santo André/SP, 55 anos. Vem ao pronto socorro relatando inchaço, dor e vermelhidão na perna esquerda após partida de futebol.
O paciente nega histórico de tromboembolismo pulmonar e de tromboembolismo profundo. Nega tabagismo e nega etilismo. Nega uso de medicamentos. Nega histórico familiar de trombofilias.
Exame físico: Perna direita nada digno de nota. Perna esquerda apresentava rubor e edema (assimetria de 3cm em relação a perna direita), calor, empastamento da panturrilha e rigidez muscular. Sinal de Godet positivo e dor à palpação da panturrilha.
Frequência cardíaca: 100 bpm. Pressão arterial: 120 X 90 mmHg. IMC de 42.
Exame de Imagem: Ultrassom com Doppler de membro inferior esquerdo com veia femoral comum incompressível, sem fluxo ao Doppler com trombo em sua luz.
Após análise desse caso clínico, você indicaria uma pesquisa para trombofilias?
• Sim
• Não
• Não sei/ Não quero opinar
Caso 2
Paciente do sexo feminino, 27 anos, vem a consulta ginecológica com desejo de engravidar em breve. Questiona sobre a necessidade de pesquisar trombofilias.
Hábitos: Nega etilismo. Nega tabagismo. Faz uso de contraceptivo oral há 10 anos.
Antecedentes pessoais: Nada digno de nota
Antecedentes familiares: Avó materna teve uma trombose espontânea aos 65 anos de idade.
Exame físico: Frequência cardíaca: 80 bpm. Pressão arterial: 120X80 mmHg. IMC de 25.
Após análise desse caso clínico, você indicaria uma pesquisa para trombofilias?
• Sim
• Não
• Não sei/ Não quero opinar
Caso 3
Paciente do sexo feminino, 30 anos, natural e procedente de Santo André/SP vem a primeira consulta obstétrica para início do pré-natal de gestação desejada.
Idade gestacional estipulada: 4 semanas.
Hábitos: Nega etilismo e tabagismo. Faz atividade física 3x na semana. Sem uso de medicação.
Antecedentes ginecológicos: Há 5 anos realizou curetagem uterina devido a aborto espontâneo de primeiro trimestre. Há três anos apresentou um segundo aborto espontâneo no 2o trimestre gestacional, também sendo realizada a curetagem.
Nega HAS (Hipertensão Arterial Sistêmica), diabetes e alergias medicamentosas. Nega histórico de ISTs.
Antecedentes familiares: Nega histórico familiar de hipertensão, diabetes e trombofilias.
Exame físico: PA 120 x 80 mmHg, FC: 80 bpm, FR: 16 irpm, pulsos cheios e simétricos.
Antropometria: Peso pré-gestacional: 55 kg Estatura: 1,59 m IMC: 21,75 kg/m2 Peso atual: 56 kg IMC atual: 22,1 kg/m2
Após análise desse caso clínico, você indicaria uma pesquisa para trombofilias?
• Sim
• Não
• Não sei/ Não quero opinar
Caso 4:
Paciente do sexo feminino, brasileiro, natural e procedente de São Paulo/SP, 30 anos. Vem ao pronto atendimento com quadro de trombose venosa profunda espontânea.
Hábitos: Nega tabagismo e nega etilismo. Não faz uso de medicamentos.
Antecedentes pessoais: Nega histórico de tromboembolismo pulmonar e de tromboembolismo profundo.
Antecedentes familiares: Mãe teve quadro de trombose espontânea aos 42 anos.
Exame físico: Perna direita nada digno de nota, perna esquerda apresentava rubor e edema (assimetria de 3 cm em relação a perna direita), calor, empastamento da panturrilha e rigidez muscular. Também manifestou sinal de Godet positivo e dor à palpação da panturrilha.
Frequência cardíaca: 100 bpm. Pressão arterial: 120 X 90 mmHg. IMC de 24.
Após análise desse caso clínico, você indicaria uma pesquisa para trombofilias?
• Sim
• Não
• Não sei/ Não quero opinar
Caso 5:
Paciente do sexo feminino, 55 anos, natural e procedente de Santo André/ SP. Apresenta um diagnóstico de carcinoma ductal invasivo da mama esquerda há 1 mês (T3N1M0 / RE – RP – HER2 +), em tratamento quimioterápico neoadjuvante. Teve recentemente trombose venosa profunda em membro inferior direito e fez uso de rivaroxabana por 6 meses.
Antecedentes: menopausada há 4 anos; nega reposição hormonal. Nega diabetes mellitus, hipertensão arterial sistêmica, cardiopatia, nefropatia e doenças infectocontagiosas. Nega tabagismo, etilismo e uso de outras drogas.
Nega história pessoal e familiar de câncer e trombofilias.
Exame físico: Paciente em bom estado geral, hidratada, hipocorada (+/++++), eupneica, acianótica, anictérica. IMC de 27,3. Frequência cardíaca de 80 bpm, tensão arterial de 130/90 mmHg e frequência respiratória de 18 bpm.
Após análise desse caso clínico, você indicaria uma pesquisa para trombofilias?
• Sim
• Não
• Não sei/ Não quero opinar
Anexo II - Termo de consentimento livre e esclarecido (TCLE)
Pesquisa: Avaliação da opinião dos médicos sobre o rastreio de trombofilias
Pesquisadores responsáveis: Vitor Augusto Queiroz Mauad
Estamos realizando uma pesquisa a respeito da opinião dos médicos sobre o rastreio de trombofilias.
Desse modo, o objetivo desta pesquisa é mostrar a opinião dos médicos acerca da triagem para trombofilias, buscando entender como e quando ela é feita de fato na prática médica.
Convidamos você a fazer parte da pesquisa e, ao concordar, sua contribuição será no sentido de responder ao questionário realizado por meio deste google forms. O participante da pesquisa terá acesso ao questionário após o seu consentimento em aceitar participar da pesquisa, no qual será enviado uma cópia das suas respostas ao e-mail informado no formulário. Também solicitamos sua permissão para analisar e utilizar suas respostas em publicação para a comunidade científica em revistas de saúde e congressos de medicina.
O consentimento para participação desta pesquisa será previamente apresentado e, caso concorde em participar da pesquisa, será considerado anuência quando responder ao questionário.
A sua participação neste estudo é voluntária e não implica em gastos da sua parte e nem qualquer tipo de remuneração. Todas as informações que possam identificá-lo serão mantidas em sigilo.
Essa pesquisa irá ajudar a entender as lacunas existentes no conhecimento dos médicos a respeito das indicações para pesquisa de trombofilias, demonstrando como é de fato feita na prática médica cotidiana. Além disso, com os resultados da pesquisa podemos ter dados relevantes para contribuir na educação médica. Além disso, apresenta riscos mínimos mediante estar mantido e garantido o anonimato dos participantes. O risco existente consiste fundamentalmente em constrangimento dado que será questionado objetivamente sobre tópicos acerca de seu conhecimento. Ademais, os riscos de quebra de sigilo dos dados coletados também estão presentes.
Não haverá divulgação ou veiculação do seu nome ou identidade com qualquer resultado do questionário ou do projeto em si. O direito à privacidade, anonimato dos dados fornecidos, de voz, imagem e confidencialidade das respostas é garantida pela equipe de pesquisa e pelo comitê de ética conforme as regulamentações vigentes. Além disso, está assegurado aos participantes da pesquisa, o direito a indenização por danos decorrentes da pesquisa nos termos da lei vigente.
O participante da pesquisa pode retirar o seu consentimento e deixar de participar do estudo a qualquer momento e sem nenhum prejuízo. Caso o participante tenha interesse em se retirar da pesquisa, o mesmo deverá enviar um email para o endereço [email protected], informando o seu desejo. Em caso de não identificação dos participantes, não existe a possibilidade de exclusão dos dados da pesquisa durante o processo de registro. Ademais, o participante da pesquisa apresenta plena liberdade de não responder qualquer questão, sem necessidade de explicação ou justificativa para tal.
Caso haja a necessidade da presença do Participante de pesquisa em alguma etapa da pesquisa, será apresentado um novo TCLE.
Recomendamos ao participante da pesquisa a guardar em seus arquivos eletrônicos uma cópia do termo de consentimento livre e esclarecido.
Caso seja necessário, o participante pode entrar em contato com o pesquisador responsável, Vitor Augusto Queiroz Mauad, por meio do seguinte email: [email protected], telefone: (11) 4993-5491 , endereço: Av. Príncipe de Gales, 821 - Vila Príncipe de Gales, Santo André - SP, 09060-650
O Comitê de Ética é responsável pela avaliação e acompanhamento dos aspectos éticos de todas as pesquisas envolvendo seres humanos, visando assegurar a proteção, dignidade, direitos, segurança e o bem estar do participante da pesquisa. Se você tiver dúvidas e/ou perguntas sobre seus direitos como participante deste estudo e/ou insatisfeito com a maneira como o estudo está sendo realizado, você pode entrar em contato com o Comitê de Ética em Pesquisa (CEP) do Centro Universitário FMABC, pelo endereço: Av. Lauro Gomes, 2000 - Prédio CEPES – 1º andar – sala 30 e 31 – Santo André – São Paulo. Telefone: 4993-5453. E-mail: [email protected]. O Horário de atendimento é das 08:00h as 16:00h.
Caso concorde em participar do estudo, solicitamos que preencha o espaço abaixo:
Anexo III - Respostas dos casos clínicos
Foram categorizados em certo ou errado, conforme a análise abaixo:
1. Caso clínico 01:
Trata-se de um paciente que apresenta IMC de 42, um fator de risco importante. Podemos dizer que a avaliação de risco trombótico é altamente complexa, fatores modificáveis devem ser vistos e revertidos primeiro. O consenso mais recente da sociedade Americana de Hematologia deixa claro a decisão de solicitar a pesquisa apenas mediante mudança de conduta. É importante entender que, em tromboses espontâneas, a chance de recorrência é particularmente grande e se equivalem, se não supera, o risco hemodinâmico basal dos novos anticoagulantes e, portanto, o resultado da pesquisa tem cada vez menos modificado conduta, particularmente para homens.
Dessa forma, a pesquisa em eventos espontâneos deve ser altamente selecionada. Nesse caso, com IMC de 42, deve-se considerar que a obesidade não apenas é fator de risco, mas é 'dose dependente'. Em decorrência disso, nesse caso, o resultado da pesquisa não modificará a conduta e, portanto, deve ser evitado. Fica aberta a discussão da solicitação do exame, se no decorrer do caso, o uso da medicação tiver significativo impacto negativo no paciente de alguma forma, dado o contrário, o anticoagulantes deve ser usado até a perda de peso. Após a reversão do fator de risco associado (IMC), a pesquisa para trombofilias continua sendo controversa, dado a remoção de um fator de risco considerável.
As condutas têm nível de recomendação e força de evidência baixa à moderada devido às divergências na qualidade dos estudos, mas são lineares quanto aos resultados, tornando a recomendação oficial dos consensos principais na áreas.
2. Caso clínico 02:
Paciente do sexo femino, 30 anos, com quadro de trombose venosa profunda espontânea e antecedente familiar importante. Para esse caso, deve-se pensar que existem três diferenças fundamentais entre esse caso e o anterior. Primeiramente, o risco de recorrência é marginalmente menor em mulheres; segundo, não existem fatores de risco transitórios envolvidos aqui e temos o histórico familiar de 1 grau e, finalmente, a prevalência da síndrome antifosfolípide é cerca de 3.5 vezes mais comum em mulheres e mais frequentemente se manifesta com eventos venosos neste grupo.
O aumento da probabilidade pré teste representa uma maior importância em anamnese focada em avaliação laboratorial. Aqueles com síndrome antifosfolípide, em particular anticoagulante lúpico positivo, não devem usar novos anticoagulantes, o que representa um maior risco hemorrágico (dos cumarínicos) e maior impacto na vida do paciente, algo a ser considerado.
Novamente, a pesquisa de trombofilia não é mandatória, mas aqui, as evidências são mais brandas. Potencialmente a melhor conduta seria a pesquisa de síndrome antifosfolípide na entrada (vale nota que o uso de anticoagulantes pode influenciar o resultado do anticoagulante lúpico) para seleção da medicação e revisar o caso com a paciente após terminado o tempo terapêutico da droga, considerando impacto no fluxo menstrual, na qualidade de vida, sangramentos e valores pessoais. Se mantêm a máxima de que a pesquisa deve ser restrita a pacientes onde a conduta seria alterada pelo resultado e o racional semelhante ao caso anterior.
3. Caso clínico 03:
Paciente de 30 anos, em consulta pré-natal e com história de 2 abortos prévios. Nessa situação, podemos considerar que, embora evidências prévias tenham sugerido que, por estímulo a formação de certos fatores no limite útero-placentário, a presença de trombofilias poderia colaborar com abortamentos e, por consequência, a administração seletiva de heparinas em casos de alto risco poderia colaborar para mitigar esse risco, estudos randomizados prospectivos, ainda que individualmente limitados, têm consistentemente demonstrado que o uso dessas medicações não afeta desfechos obstétricos.
Dessa forma, em gestantes, a pesquisa de trombofilia fica isoladamente indicada para aquelas com histórico familiar de primeiro grau e abaixo dos 45 anos (e potencialmente pessoal dado que alguns serviços defendem ajustes de dose a depender da trombofilia isolada) visando identificar riscos trombóticos à mulher e, por consequência, atuar para mitigar esses riscos. Assim, nesse caso, não se indicaria uma pesquisa para trombofilias.
Vale ressaltar que a anticoagulação, quando indicada, deve ser feita obrigatoriamente com heparinas e se estender, obrigatoriamente, até a 6 semana do puerpério. É o puerpério, e não a gestação, o momento de maior risco trombótico e que deve ser avaliado com particular cuidado.
4. Caso clínico 04:
Paciente do sexo feminino, 27 anos, em consulta ginecológica com desejo de engravidar em breve, na qual a avó materna teve uma trombose espontânea aos 65 anos de idade.Nessa situação, podemos fazer uma correlação com o caso anterior, o discutido ali se mantém, mas o ponto a ser discutido aqui é a definição de 'histórico familiar'. Os estudos que utilizaram essas correlações e definiram fator de risco usam, quase que exclusivamente, parentes de primeiro grau. Ademais, eventos abaixo de 50 anos são de particular importância, alguns guidelines usam 45 como corte.
Independentemente, dado a natureza multifatorial dos eventos, eventos em pessoas mais idosas e mais geneticamente distantes do paciente perdem importância. Dessa forma, esse caso não deve ser considerado como histórico familiar positivo. Logo, pelo discutido no caso anterior, a pesquisa de trombofilia não deve ser realizada porque não orienta mudança de conduta. O uso de enoxaparina aqui pode trazer ao paciente mais riscos que eventuais benefícios.
5. Caso clínico 05:
Paciente do sexo feminino, 55 anos, com diagnóstico oncologico. A trombose mediada por câncer é uma balança de riscos complicada. O período mínimo de anticoagulação é de 3 a 6 meses e a extensão acima disso individualizada. As heparinas, em particular enoxaparina, rivaroxabana, edoxabana ou apixabana, são preferidas.
Pacientes com câncer ativo têm forte risco de recorrência, obesidade G III ou IV igualmente, por outro lado, tumores sangrantes e, ou talvez em particular, aqueles de trato gastrointestinal têm maior risco hemorrágico. Dessa forma, o painel da ASH 2023 recomenda, em pacientes com câncer ativo para profilaxia secundária, manter anticoagulação por tempo indefinido em comparação com parar a anticoagulação. Após a remissão da doença, em particular após 2 anos de remissão, essa recomendação desaparece.
A recomendação aqui é condicional, com baixa evidência dada a existência de poucos estudos adequadamente desenhados nessa população.
O tipo de anticoagulação vai variar dependendo do tipo de câncer, metastático ou não, lesão sangrante ou não, além de características específicas de cada paciente. A pesquisa de trombofilias não modifica essa conduta dado que o câncer ativo já leva a recomendação. Ela poderia ser útil em casos individuais específicos em que o risco hemorrágico balancia, mas não supera os riscos trombóticos, dado a baixa qualidade das evidências.
